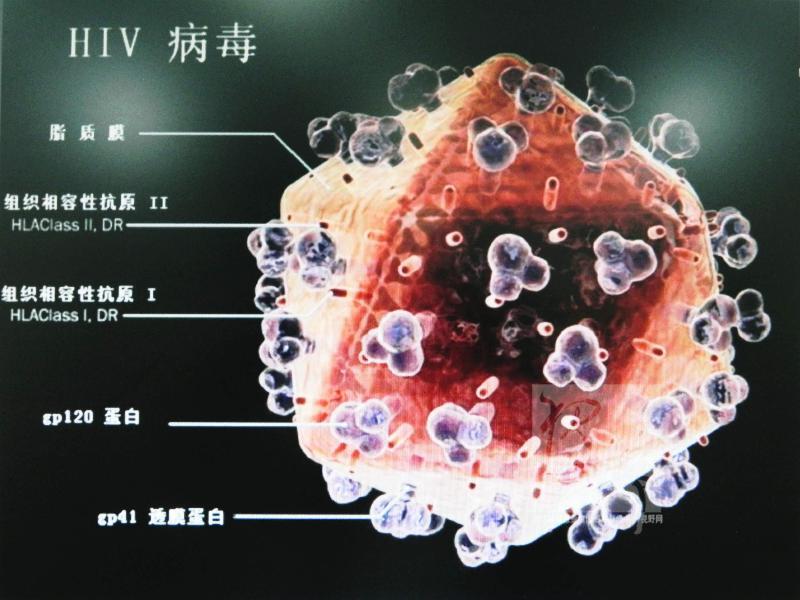
研究病原体?《自然》杂志认为须对微生物和宿主共同分析
病原体一词的使用导致研究人员和临床医生将无益的关注放在细菌上,而这可能正在妨碍治疗方法的发现。
19世纪80年代末,“病原体”这个术语开始被用来指代能引起疾病的微生物。从那以后,科学家一直在寻找细菌、真菌、病毒和寄生虫中造就其致病能力的特质。一些重大发现如各种细菌和真菌毒素在致病过程中所起的作用已经产生。的确,那些最久远和最可靠的疫苗诸如白喉和破伤风疫苗,通过促使人体产生让细菌毒素失效的抗体来抵御疾病。
然而,如果没有宿主,细菌不可能引起疾病。例如,真正让白喉患者死亡的是由白喉毒素激发的强烈炎症反应,包括喉咙上会阻碍呼吸的灰色厚假膜。同样地,正是一些葡萄球菌和链球菌株激发的白血球大规模活化导致了中毒性休克综合征的出现。
《自然》杂志日前撰文指出,疾病是宿主和细菌之间相互作用产生的几种可能结果中的一个。这样的解释听起来似乎显而易见且简洁明了。不过,这里面的问题可不仅仅牵涉语义学:“病原体”一词的使用导致研究人员和临床医生将无益的关注放在细菌上,而这可能正在妨碍治疗方法的发现。例如,对于正在西非发生的埃博拉疫情,更多的注意力放在疾病和死者身上,尽管抑制疾病暴发的关键线索或许会从那些即使暴露于这种病毒但仍身体健康的人身上找到。
研究人员不应将焦点放在细菌做了什么或没做什么,而是应关注宿主和细菌之间的相互作用是否破坏了宿主以及如果这样又是如何破坏的。这种方法将需要不同的研究工具以及微生物学家和免疫学家之间更多的潜在合作。
与微生物斗争
在“病原体”一词被发明出来的几十年里,显而易见的是诸多“非病原体”同样会对人体有害。例如,在上世纪50年代之前,凝固酶阴性葡萄球菌和白色念珠菌很少同疾病联系在一起。前者是人类皮肤上正常菌群的一部分,后者则通常存在于阴道、口腔、内脏和皮肤上。此后,随着静脉内导管的使用,由这些细菌引发的感染变得越来越普遍,从而为皮肤和血液之间的联系打开了通道,并且促使抑制免疫的治疗方法如化疗的出现。
《自然》指出,这使得微生物学家主要从上世纪60年代起开始使用限定语来界定细菌,依据则是细菌在寄助物中的不同状态。例如,“共生体”被用来描述寄生在宿主上或寄居于宿主内但不会引起伤害的细菌。大肠杆菌便是寄居在人类肠道内的诸多细菌里的一种。同时,“定植者”指代那些经常在人体内被发现但能导致疾病的生物体,比如葡萄球菌。而“腐生物”描述的是同植物残体相关的生物体,包括真菌和烟曲霉菌。
不过,即便有这些限定语也被证实是远远不够的。细菌和宿主各种各样且千变万化。例如,曲霉菌能使白血病患者出现严重的肺部疾病,一些大肠杆菌株则会引发腹泻和呕吐。同时,金黄色葡萄球菌在三分之一的人群中表现得更像“共生体”,寄居在鼻腔内但不会引起伤害。
上世纪70年代,生物学家开始尝试辨别能造成致病性的微生物基因。研究人员删除基因或使其失活,以寻找那些编码的致病因子,即一些被认为使得细菌有能力入侵且寄居在宿主体内并引发疾病的分子。这种对与疾病相关的微生物基因或变异的寻找一直持续到今天。比如,研究人员正利用基因组学试图辨别诸如金黄色葡萄球菌、流感嗜血杆菌、屎肠球菌株等细菌的毒性特征。
对于一些细菌而言,这种方法的确非常有效。比如,敲除炭疽杆菌的毒素和荚膜基因会使该细菌的毒性减小,这非常适用于一种对抗炭疽病的疫苗。不过,对于其他微生物来说,就没有这么成功了,比如各种真菌。过去20多年的研究一直致力于寻找能使白念珠菌和曲霉菌引发疾病的微生物因素。然而,对于这两种真菌,科学家似乎并未找到会对致病性产生较大影响的单一传统致病因子。
来自疫苗的挑战
在疫苗方面所作的努力进一步表明,那种认为像毒素一样的离散因子能使所有微生物引发疾病的想法存在缺陷。
《自然》指出,大多数疫苗研究将焦点放在辨别微生物的致病因子并使其失活上。在很多情况下,这种策略已经取得显着成效。破伤风和白喉疫苗正是基于这个原理,进而消除了西方世界的两大主要“杀手”。同样地,有一种疫苗通过促使淋巴球产生抗体使细菌的多糖荚膜更容易遭到白血球攻击,成功消灭了上世纪80年代之前引发脑膜炎的祸首——B型流感嗜血杆菌。2000年以后,类似疫苗显着降低了肺炎链球菌的致病几率。
不过,至少对于肺炎链球菌来说,那种认为抗体仅通过促使被称为吞噬细胞的免疫细胞吸收并杀死微生物便可防止疾病的想法太过于简单化。例如,仅凭一些人血液中出现的肺炎链球菌抗体,并不能有力地证明这个人会免受肺炎困扰。更重要的是,很多正在进行的通过辨别和靶向致病因子来研制新疫苗的尝试还是一无所获。尽管已经寻找了几十年,研究人员仍未辨别出对抗结核杆菌和疟原虫且适合疫苗研发的传统致病因子。
在一些情形中,旨在让致病因子失活的尝试甚至可能变成使疾病恶化的方法。例如,感染结核杆菌的人群中,只有不到10%的人会患上肺结核。在这些患者中,过度的免疫反应会摧毁肺部组织。因此,设计用来增加免疫反应的肺结核疫苗可能并不可行。
这或许可以解释为何在19世纪90年代微生物学家Robert Koch向肺结核患者注射一种来自实验室培养细菌的提取物后很多人因此死亡。同时,这也能解释为何一些过去生产的疫苗如针对呼吸道合胞体病毒的疫苗未能防止疾病。
急需新的分析工具
“病原体”一词不可能消失,但研究传染性疾病的专家需要坦白承认其中存在的局限性。
那些利用基因组学研究人类微生物即依附在人体上或寄居于人体内的微生物群落的科学家正在被迫接受一个现实:无数因子和各种相互作用形成了人体微生物的构成。它在不同人群和不同发展阶段各不一样,并且和不同疾病有关。
不过,很多关于传染性疾病的研究继续被各种简化的方法主导,一个变量发生改变时其他变量均被推定为保持不变。微生物学家倾向于将微生物看作是引发疾病的关键变量,而把宿主当成常量。而免疫学家通常认为微生物是一个常量,而宿主反应是变量。例如,免疫学家经常将微生物注射进正常人体或基因被修改的实验室动物体内,以评估形成宿主反应的因子。这两类专家参加不同的会议,阅读并在不同的期刊上发表文章,同时接受来自不同资助机构的基金。
而当前需要的是利用新的分析工具对微生物和宿主变量共同展开分析。对宿主的伤害是一个可能来自微生物或宿主反应或两者兼有的可衡量参数。通过这种方法,焦点便会转移到宿主和微生物的相互作用上。
宿主和微生物之间相互作用导致的炎症性、生物化学和其他形式的伤害,也需要新的工具来衡量。这些工具的发明和发展必须由会议中新的研讨、特定的期刊杂志和专门的研究资助来驱动。《自然》认为,这种方式上的转变将揭开防止传染性疾病的所有可能性。