编者按:18世纪以来,全球化随着世界经济发展的大趋势铺陈展开;20世纪下半叶以来,信息技术的突破特别是互联网的普及,有力地促进了全球科学思想和科技资源的跨国界流动,加速了科学技术成果的全球传播。新药、新技术发展的同时,疾病诊疗更趋标准化,各国各地区之间医疗水平逐渐缩小,糖尿病管理亦不断完善。作为“蝉联”全球糖尿病患者人数TOP1的国家,中国地位在最近30年突飞猛进,高质量的中国证据及特色经验备受瞩目,未来巨大的糖尿病治疗需求必将成为全球糖尿病管理主要战场。波澜壮阔的全球化发展趋势下,中国糖尿病管理如何与世界共赢?
一、全球化的一致性——中国糖尿病管理紧跟全球先进理念
纵览ADA、EASD、CDS、ESC等权威机构发布的糖尿病指南变迁史(图1),CVOT研究浪潮作为最大“推手”,促使T2DM治疗模式由单纯控糖向兼顾改善心肾结局转变。但2000s以来,美国糖尿病患者HbA1c达标率下降1,并发症患病率抬头2,糖尿病管理本质开始引人深思。

图1. T2DM治疗理念的革新
2020 Kelly West糖尿病流行病学杰出贡献奖获得者Selvin教授认为,“我们不需要在至关重要的生物标记物和有前景的新技术之间做出选择,只需记住流行病学在指导医疗实践方面的重要性。HbA1c与预后密切相关,是医学实践中最重要的临床生物标志物之一”。国内外指南3,4也达成共识一致推荐:应该采用以患者为中心的个体户治疗理念来指导药物选择;因此,当前“以患者为中心”是糖尿病管理趋势,临床实践趋于标准化。
二、全球化的差异性——遗传与环境因素决定中国患者特点
全球化发展必然存在差异性,PubMed数据库5显示,自1972至今,糖尿病种族差异相关研究已发布约2000项。环境因素(如饮食模式,生活方式等)、遗传因素和表观遗传修饰都对中国糖尿病患者的急剧增加产生作用6,7。
遗传因素:全基因组关联研究(GWAS)6显示东亚与欧洲T2DM的易感基因存在差异:确认全球主要种族人群的100多个2型糖尿病易感基因,大部分是在欧洲人群中发现;但是,这些发现自欧洲人的基因,只有不到50%在东亚人群中被成功证实。
对东亚77,418例T2DM患者和356,122例健康对照的GWAS数据进行荟萃分析8,发现61个与2型糖尿病相关的新易感基因位点。主要和β细胞功能6,9,10、骨骼肌葡萄糖摄取11、胰岛素抵抗12等相关。这也提示,东亚人群存在T2DM的遗传易感性可能与西方人群不同,其发病机制可能也存在一定差异性 。
发病机制:中国糖尿病患者BMI更低,可能与较低的胰岛素抵抗相关12。一项针对居住在加拿大安大略省的59,824名受试者的多族裔研究13发现,与白人受试者的BMI为30 kg/m2的糖尿病相等,南亚人的BMI为24 kg/m2,而中国受试者的BMI为25 kg/m2。该研究得出的结论是,与高加索人相比,中国受试者罹患糖尿病的比率更高,年龄更早,BMI范围更小。较低BMI就有较高的糖尿病风险,部分原因可能归结于东亚人群(包括中国人群)内脏肥胖的趋势6。
环境因素:一方水土养一方人,从饮食结构比例随时间的变迁14看中国饮食特点,碳水化合物摄入逐年减少,但仍占主要部分;脂肪摄入逐年增加;蛋白质摄入逐年增加。总体来看,中国人的营养结构有“偏科”,而三大宏量营养素对餐后血糖的影响存在差异(图2)15-18。由此可见,遗传因素与环境因素对中国T2DM的影响非常关键。
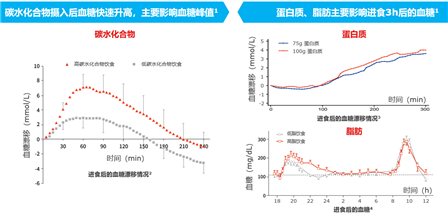
图2. 三大宏量营养素对餐后血糖的影响存在差异15-18
三、中国患者特点需要“中国特色”降糖管理策略
近30年中国糖尿病患病率持续上升,疾病知晓率、治疗率、达标率仍不足50%。这意味着我国成人糖尿病患病人数约1.298亿,平均每8个成年人中就有1个糖尿病患者,其中约5620万对患病知晓,约2754万得到治疗,仅约1360万得到控制。19
2020宁光教授团队研究20发现,多因素校正分析显示,无论是在全体人群还是在强化治疗组或一般治疗组, HbA1c变异的三个参数与总死亡均显著相关,HbA1c水平及变异性是T2DM全因死亡的预测因子。
针对中国40岁左右成年人的多中心、前瞻性的4C研究21,纳入193846名成人受试者,将2h-PG、FPG和HbA1c纳入同一个多因素校正模型进行分析,提示基线时合并2h-PG≥11.1mmol/L的未经治疗的糖尿病是心血管事件风险、肿瘤风险,及全因死亡的独立危险因素。
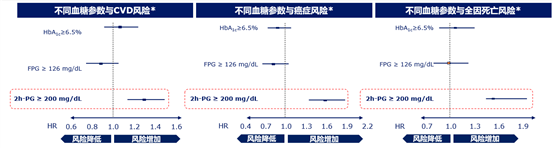
图3. PPG>11.1mmol/L是CVD、肿瘤及全因死亡的独立危险因素21
四、当前“中国特色”血糖管理取得的成果
近年来CDS开展“中国糖化血红蛋白一致性计划(CGSP)” 以优化中国HbA1c标准化,并已取得一定程度进展。2020版指南4更新中,将HbA1c正式纳入糖尿病诊断标准,以HbA1c≥6.5%作为切点,辅助糖尿病诊断。
中国指南降糖路径将HbA1c控制作为第一目标,再考虑综合获益,对于未合并ASCVD风险的患者仍需及时起始胰岛素治疗,保证血糖尽早达标(图4)。首个在中国T2DM患者中比较三种不同空腹血糖目标值对HbA1c达标率影响研究——BEYOND III/FPG GOAL,结果表明大多数中国T2DM患者的最佳FPG目标范围是3.9-6.1mmol/L,并且该目标在提高HbA1c达标率的同时,可最小化低血糖发生风险。
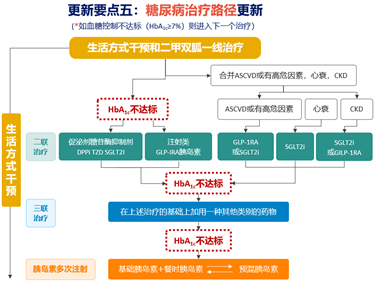
图4. 降糖路径4
2019 CDS/CSE 《中国成人2型糖尿病HbA1c 控制目标及达标策略的专家共识》22建议:在临床实践中应根据血糖水平选择适合的降糖药物,当HbA1c≥8.0%时,可选择降糖能力较强的药物,如磺脲类、胰岛素促泌剂及胰岛素等。循证医学证据表明,基线HbA1c>8.5%起始预混胰岛素相比基础胰岛素疗效更好23,且低血糖风险更低24。
中国T2DM患者以餐后血糖升高为主,更适合“双相赋能”的胰岛素治疗方案,同时控制空腹与餐后血糖,对于HbA1c>8.5%或餐后血糖增幅>3mmol/L的患者推荐起始诺和锐® 30。
五、总结
中国T2DM患者具有β细胞功能较差、餐后高血糖比例高、合并中心性肥胖多、碳水化合物摄入多、HbA1c达标率低等特点。基于中国患者特点,紧跟先进理念,融合全球智慧,制定有中国特色的个体化治疗策略。尽早进行疾病的防治,提高HbA1c达标率,兼顾餐后血糖,保护β细胞功能及减少内脏脂肪。
此外,融合贯通、以患者为中心可进一步实现共赢,中国特色管理模式可外推向世界,用于具有相似特点的东亚/华裔等人群,用中国智慧影响世界脚步,为全球更多糖尿病患者带来获益!
参考文献:
1. Lipska KJ, et al. Diabetes Care. 2016 Sep 22. pii: dc160985. [Epub ahead of print]
2. Gregg EW, et al. JAMA. 2019 May 21;321(19):1867-1868.
3. ADA. Diabetes Care. 2020 Jan;43(Suppl 1):S1-S212.
4. 中华医学会糖尿病学分会. 中华糖尿病杂志. 2021;13(4):315-409.
5. https://pubmed.ncbi.nlm.nih.gov/
6. Cheng Hu, et al. Diabetes. 2018 Jan;67(1):3-11.
7. Ronald C W Ma, et al. Ann N Y Acad Sci. 2013 Apr;1281(1):64-91.
8. T. Kadowaki, oral presentation, What is type 2 diabetes? A long journey to seek for the truth, EASD 2020.
9. Cassandra N Spracklen, et al. Nature. 2020 Jun;582(7811):240-245.
10. Henseleit KD, et al. Development. 132;3139-3149.
11. Rengna Yan, et al. Sci Rep. 2016 Apr 28;6:25105.
12. Laura J Rasmussen-Torvik, et al. Ann Epidemiol . 2012 Oct;22(10):705-709.
13. Maria Chiu, et al. Diabetes Care. 2011 Aug;34(8):1741-17488.
14. Yabe D, et al. Curr Diab Rep. 2015;15(6):602.
15. Kirstine J Bell, et al. Diabetes Care. 2015;38(6):1008-1015.
16. Rochelle L Ryan, et al. Diabetes Care 2008,31(8):1485-1490.
17. M A Paterson, et al. Diabet Med. 2016;33(5):592-598.
18. Howard A Wolpert, et al. Diabetes Care. 2013;36(4):810-816.
19. Yongze Li, et al. BMJ. 2020 Apr 28;369:m997.
20. Sheng CS, et al. Diabetes Care. 2020 Jun;43(6):1185-1190 .
21. Lu J, et al. Diabetes Care. 2019 Aug;42(8):1539-1548.
22. 中华医学会糖尿病学分会, 等. 中华糖尿病杂志. 2020;12(01):1-12.
23. Raskin, et al. Diabetes Care. 2005;28:260-265.
24. Holman RR, et al. N Engl J Med. 2007;357:1716-1730.
