一、患者概述
患者于某,性别:男,年龄:57;主诉:多饮多尿8年,双下肢肢体麻木,视物模糊1月余;现病史:8年前多饮多尿,消瘦,反复复查血糖诊断为2型糖尿病,予二甲双胍治疗,3年前由于血糖控制不佳,增加格列美脲,拜唐苹与二甲双胍联合治疗,期间未系统监测血糖;既往史:高血压5年;家族史:母亲糖尿病 ;个人史:吸烟7支/天,饮酒200ml/天。
二、查体及辅助检查
完善检查;血便均未见异常,尿蛋白+,肝肾功能正常,血脂:胆固醇5.9,甘油三脂3.6,低密度脂蛋白:4.6,高密度脂蛋白1.44,甲状腺功能测定正常,FPG为9.63,2hPPG为17.6,糖化为8.1%,其他检查:心电图窦性心律,正常心电图;心脏彩超主动脉硬化,左室顺应性降低;头颈部血管彩超:椎基底动脉血流速降低,双侧颈总动脉内中膜略增厚,斑块形成;眼底检查为视网膜改变。
三、治疗经过
1、诊断:2型糖尿病,糖尿病周围神经病变,糖尿病视网膜病变
2、病情及下一步治疗方案分析:已经联用3种口服药,降糖效果不理想,并且已经出现并发症,要想快速控制住血糖考虑换用胰岛素门冬30治疗
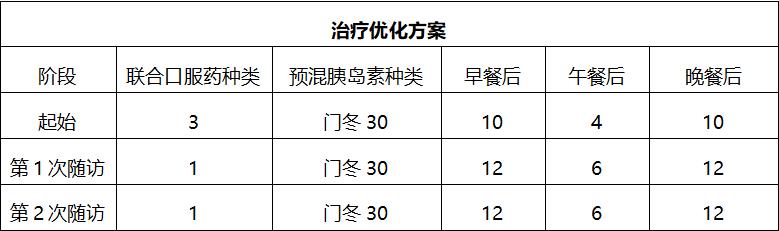
四、随访结果
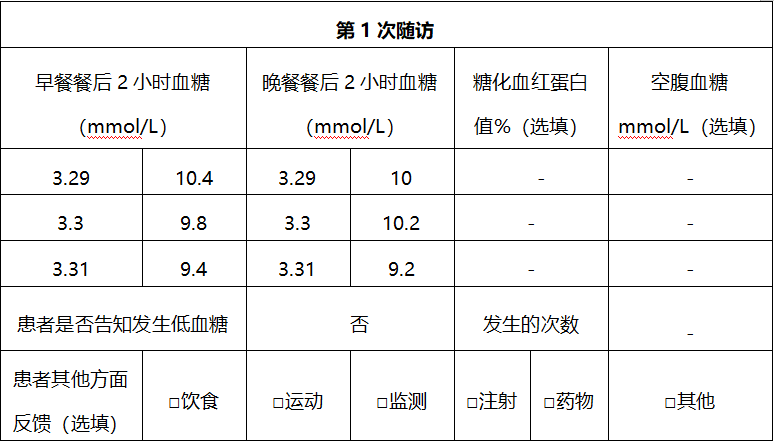
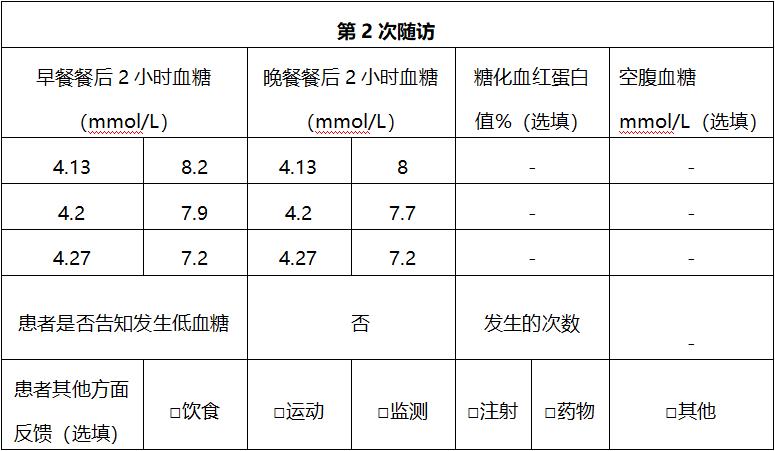
五、案例点评
2020版CDS指南1和2018版《2型糖尿病起始胰岛素后方案转换的临床指导建议》2充分认可预混胰岛素类似物,并推荐以下患者起始或转换成预混胰岛素类似物治疗:
ü 对于≥1种口服降糖药最大有效剂量治疗HbA1c≥7.0%、希望注射胰岛素后立即进餐的患者,在生活方式和口服降糖药治疗基础上,若血糖仍未达到控制目的(HbA1c≥7.0%) 即可开始预混胰岛素类似物治疗。
ü 对于使用预混人胰岛素治疗HbA1c≥7.0%、餐后血糖≥11.1mmol/L、低血糖频发、希望注射胰岛素后立即进餐的患者,充分调整剂量且合理联合OADs后,HbA1c或餐后血糖不达标,或在调整剂量过程中反复出现低血糖可转换为预混胰岛素类似物。
ü 一些患者在单药或二联治疗时甚至在诊断时即存在显著的高血糖症状乃至酮症,可直接给予短期强化胰岛素治疗,包括基础胰岛素加餐时胰岛素、每日多次预混胰岛素或胰岛素泵治疗。
该患者为老年男性,2型糖尿病病史8余年,日常存在吸烟、饮酒的不良习惯,开始联用3种口服药治疗已3年有余,但降糖效果仍不理想,尤其是餐后血糖较高(FPG 9.63 mmol/L,2hPPG 17.6 mmol/L,HbA1c 8.1%),并已出现明确的糖尿病周围神经病变及视网膜病变。这与常见老年糖尿病的几个典型特征高度一致:病程长、慢性合并症、并发症多、血糖管理不理想、缺乏健康教育和自我管理。
综合患者的年龄、病情、并发症等具体情况,在治疗时应采取快速控糖、且稳妥安全的治疗方案。考虑到预混胰岛素类似物降糖效果显著,注射方便灵活患者依从性好,低血糖风险低,遂考虑换用门冬胰岛素30 每日3次注射(TID)治疗 ,并按2:1:2分配于早、午、晚餐前,随访期间血糖控制良好且无低血糖事件发生。该案例的经验在于:
1. 相较基础胰岛素方案,预混胰岛素可同时补充基础和餐时胰岛素,兼顾空腹与餐后血糖控制,从而有效降低HbA1c,同时安全性良好3;
2. 相较基础-餐时胰岛素方案,门冬胰岛素30 TID的药效学曲线相似,但注射方案灵活简便、更易于长期依从,医疗成本更低4,5,6;
3. 一般情况下,多数患者使用门冬胰岛素30 BID就能达到很好的效果,但仍有部分患者餐后血糖较高,加用口服降糖药效果欠佳,或者需要基础-餐时方案强化治疗而不愿接受4针注射,此时可转换TID的注射方案1,2,7。
此外,应用预混胰岛素TID治疗时应注意:
(1) TID适用人群:口服药联合效果欠佳、餐后血糖较高,或需要基础-餐时方案强化治疗而不愿接受4针注射的糖尿病患者,转换为门冬胰岛素30 TID可兼顾空腹与餐后血糖,使HbA1c快速达标、安全性良好,注射灵活、更易依从;
(2) 该方案需使用预混胰岛素类似物,目前没有预混人胰岛素每日3次使用的适应证;
(3) 应根据早餐前血糖调整晚餐前剂量,根据午餐前血糖调整第二天早餐前剂量,根据晚餐前血糖,调整第二天午餐前剂量;
(4) 3针剂量按2:1:2分配于早、午、晚餐前,最终治疗日剂量接近0.8IU/(kg·d);
(5) 当门冬胰岛素30每日3次时,不建议再联用口服降糖药。
参考文献:
1. 中华医学会糖尿病学分会. 中华糖尿病杂志. 2021;13(4):315-409.
2. 《2型糖尿病起始胰岛素后方案转换的临床指导建议》编写委员会. 中华糖尿病杂志. 2018;10(2):97-102.
3. Raskin et al. Diabetes Care. 2005;28:260-5.
4. Heise T, et al. Diabetes Care. 2009;32(8):1431-3.
5. DG Yavuz, et al. Patient Prefer Adherence. 2015;9:1225-31.
6. 李焱. 中华内分泌代谢杂志. 2008;24(6):620-622.
7. 高凌. 药品评价. 2017;14(15): 14-17,64.
