为什么关注妊娠期亚临床甲减?
90年代前,我们对胎儿和新生儿TH缺乏认识,1999年美国学者Haddow在新英格兰医学杂志发表文章,发现与甲功正常的妊娠妇女相比,妊娠中期没有充分治疗的临床甲减和亚临床甲减妇女其后代在7-9岁时的智商减少7分。
此后,妊娠期甲减开始受到重视。基础研究显示:母体T4和T3能够通过胎盘到达胎儿体内;妊娠前半期影响胎儿脑发育的甲状腺激素完全或主要来自母体;临床研究:妊娠前半期未完全治疗的甲减妇女导致后代智力下降;母体甲减和亚临床甲减症状不明显,易漏诊。
需要关注的问题
妊娠期甲状腺疾病是否需要筛查?如何筛查?如何确定妊娠期亚临床甲减的诊断标准?如何治疗?针对这些问题,自2005年起单教授团队完成了一系列的妊娠期甲状腺疾病的流行病调查、临床诊治研究(如下图)和机制探讨,为中国妊娠妇女妊娠期甲状腺疾病的合理诊治和筛查提供了临床资料。
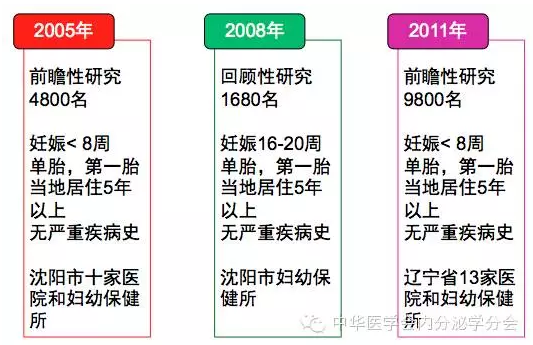
筛查:
应该普遍筛查还是在高危人群中筛查始终争论不休。国外调查认为普遍筛查较高危人群筛查有更大的效价比,如果仅对高危人群筛查,将会漏诊30%TSH升高的患者,单教授团队的调查结果显示,如果仅对高危人群筛查将漏诊81%的甲减妇女。所以,国内有条件的医院和妇幼保健部门对妊娠早期女性开展甲状腺疾病筛查,推荐最好是8周之前所有妇女均要筛查TSH、FT4和TPOAb。
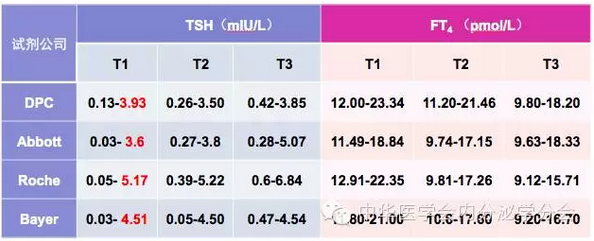
诊断标准:
妊娠期甲状腺疾病的诊断最重要也最令临床医生困惑。由于妊娠早期hCG的刺激作用,血清FT4水平升高10%~15%,使血清TSH水平降低20%~30%,妊娠10~12周是TSH下降的最低点。因此,妊娠期应该采用妊娠期特异的TSH、FT4参考范围诊断妊娠期甲状腺疾病。单教授的研究提示美国甲状腺学会(ATA)推荐的标准,即2.5 mIU/L作为妊娠早期血清TSH正常参考范围的上限并不适合中国妊娠女性。
治疗:明确诊断后应该尽早L-T4治疗,尽快达标
妊娠期亚临床甲减增加妊娠并发症和胎儿围产期死亡风险。当TSH> 2.5mIU/L时即能增加流产发生风险,TSH升高同时伴甲状腺自身抗体阳性流产风险进一步增大。L-T4干预对流产的影响,尚需更多研究证实。
当TSH超过妊娠特异性参考范围上限时还能够导致后代的智力和运动发育指数下降6-10分,如果妊娠8周之内给予及时足量的L-T4治疗亚临床甲减,其后代的智力将不受影响。根据单教授团队的研究结果,L-T4的起始剂量可以根据TSH升高程度选择,根据TSH的治疗目标调整L-T4剂量,如下图。

