编者按:中国糖尿病患者起始胰岛素治疗时病程长,多伴并发症且血糖水平高,需住院强化治疗,但不容乐观的是糖尿病患者的再入院率往往更高,尤其是30天内因严重血糖异常再入院的风险高出一般人9倍之多1,而反复入院则极大地增加患者的医疗负担。究其原因,血糖不达标是主要原因。
一、回归本质:以控制并发症为目的的血糖管理,应关注血糖长期达标
中国大规模真实世界研究2显示,我国糖尿病患者起始胰岛素治疗的时机较晚,超三分之一已经合并并发症,为了制定以降低并发症为目的的血糖管理策略,HbA1c长期达标是不可忽视的关键指标。
这是因为高血糖会产生不良“代谢记忆”效应,从而导致微/大血管并发症风险大大增加3,4,5。短期来看,HbA1c不达标患者的死亡风险是达标者的1.21倍6;长期血糖波动(HbA1c变异性)又是独立于血糖水平的糖尿病微血管并发症的危险因素——HbA1c变异性越高,与糖尿病相关的复合并发症的发病风险越高7,8。与传统阶梯性治疗比较,尽早起始胰岛素治疗能够降低HbA1c变异性9(图1)。因此,理想的血糖控制不仅要HbA1c达标,还应尽可能降低HbA1c变异性。
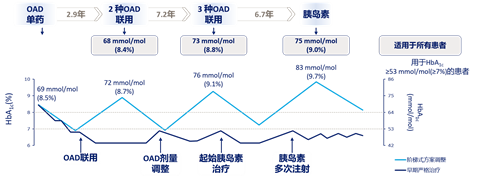
图1. HbA1c变异性与治疗策略选择相关
如何满足2型糖尿病(T2DM)长期血糖达标的管理需求?从诊疗现状来分析,临床医生对院内-院外治疗方案的决策以及患者本身对治疗的长期依从性是主要的现实因素10,比如,住院与门诊治疗方案不同,部分患者在出院时未及时进行治疗方案或调整方案不易于长期坚持,增加了血糖管理复杂性1。因此,想要满足长程管理的需求,应始终坚持“以患者为中心”的原则,综合考虑不同阶段的治疗目的和影响因素,来制定合适的胰岛素治疗方案。
二、因人制宜:患者入院血糖管理方案应兼顾血糖达标、依从性及经济性等多维度考量
对于住院患者,首要治疗目标是使血糖尽快正常化,有利于控制病情,避免高糖毒性1。因此常需短期胰岛素强化治疗,那么选择哪种方案更好呢?基础-餐时方案、持续皮下胰岛素输注(CSII)方案还是预混胰岛素方案?
一项纳入2223例住院T2DM患者的观察性研究11结果显示,起始诺和锐®30可在6天快速改善血糖控制;与基础+餐时方案比较,预混胰岛素BID/TID方案治疗的HbA1c降幅和低血糖发生率相当12。此外,起始预混胰岛素类似物后可根据血糖控制灵活调整注射次数,且不增加低血糖风险13。相较于基础+餐时胰岛素更复杂的注射方案和装置而言(图2),入院血糖治疗方案选择快速控糖、疗效相当、注射灵活的预混胰岛素14-17,更有利于患者院内-院外顺畅转换以及长期坚持。
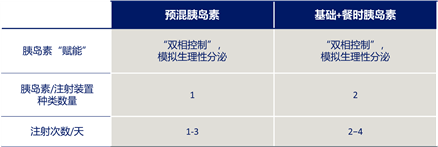
图2. 入院血糖治疗方案14-17
三、长期管理:以终为始,关注院外血糖长期达标
不同于住院血糖管理的目的,院外血糖管理的目的和诉求是确保患者的治疗依从性,尊重患者的意愿18,19。因此,在最初制订院外血糖管理方案时,就要在保证治疗方案有效性、安全性的前提下,选择更加易于操作,便于患者在家自行坚持,且经济负担更小的方案1。
预混胰岛素和基础胰岛素方案是最常见的出院方案选择。与基础胰岛素相比,接受预混胰岛素治疗,中国患者的HbA1c长期达标率显著更高20,且在真实世界研究中患者增加口服药或者调整胰岛素方案的比例更低,更利于长期维持治疗达标21。此外,预混胰岛素治疗长期费用更低,与甘精胰岛素QD相比,起始诺和锐®30 BID长期治疗的总成本节省26%22,更利于患者院外长期坚持。
对于院内使用CSII方案强化治疗的患者,转为预混胰岛素方案可使患者获得临床缓解期23;对于使用强化治疗的患者,转为预混胰岛素可进一步控制血糖且低血糖发生风险下降24。总而言之,院内-院外强化方案转换为预混胰岛素的原则应谨遵指南25,26,27(图3)。
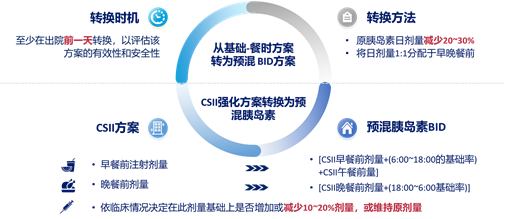
图3. 院内-院外强化方案转换为预混胰岛素的原则25,26,27
四、总结
2型糖尿病住院患者需实施长程管理,治疗应以终为始:预混胰岛素强化方案满足患者院内短期安全平稳降糖的需求;强化方案转换灵活可实现患者院内-院外方案顺畅转换;院外长期糖化达标率高、调整方案频次低、更经济,利于长期维持治疗。
New ref:
1. 任跃忠. 药品评价. 2019;16(17):1-2,52.
2. Linong Ji, et al. Diabetes Obes Metab. 2017 Jun;19(6):822-830.
3. Khunti K, et al. Diabetes Care. 2019 Mar;42(3):349-351.
4. Annunziata Nusca, et al. Diabetes Metab Res Rev. 2018 Nov;34(8):e3047.
5. Škrha J, et al. Rev Endocr Metab Disord. 2016 Mar;17(1):103-110.
6. Emanuela Orsi, et al. J Clin Med. 2020 Jan 17;9(1):246.
7. Gorst C, et al. Diabetes Care. 2015 Dec;38(12):2354-2369.
8. Ji-Yong Jang, et al. Sci Rep. 2019 Feb 4;9(1):1374.
9. Khunti K, et al. Prim Care Diabetes. 2017 Feb;11(1):3-12.
10. Rubin DJ. Curr Diab Rep. 2018;18(4): 21-21.
11. Wolnik B, et al. Expert Opin Drug Saf. 2013 Mar;12(2):137-144.
12. Giugliano D, et al. Endocrine. 2016 Mar;51(3):417-428.
13. Garber, et al. Diabetes Obes Metab. 2006;8:58-66.
14. Inzucchi SE, et al. Diabetes Care 2012;35(6):1364-1379.
15. Vijan S, et al. J Gen Intern Med 2005;20:479-482.
16. Dieuzeide G, et al. Prim Care Diabetes 2014;8(2): 111-117.
17. Donnelly LA, et al. QJM. 2007 Jun;100(6):345-350.
18. Moghissi ES, et al. Diabetes Care. 2009;32(6):1119-1131.
19. Umpierrez GE, et al. J Clin Endocrinol Metab. 2012;97(1):16-38.
20. Guangxu Liu, et al. Frontiers in Endocrinology. 2018;9:639.
21. Abdul Jabbara, et al. Current Medical Research and Opinion. 2018;34(9):1653-1662.
22. Palmer J, et al. Adv Ther. 2010;27:814-827.
23. 蒋丽华, 等. 中国现代医学杂志. 2011;21(11):1354-1358.
24. Dieuzeide G, et al. Prim Care Diabetes 2014;8(2):111−117.
25. Umpierrez, et al. J Clin Endocrinol Metab. 2012;97(1):16-38.
26. Wu T, et al. Diabetes Ther. 2015;6(3):273-287.
27. 《2型糖尿病起始胰岛素后方案转换的临床指导建议》编写委员会. 中华糖尿病杂志. 2018;10(2):97-102.
