编者按:依据我国最新版T2DM防治指南,基于重要的血糖控制预测指标HbA1c,搜寻国内外胰岛素治疗的随机对照试验和真实世界研究证据,探讨2型糖尿病患者的精细化血糖管理策略。
一、胰岛素起始治疗——怪生无雨都张伞,不是遮头是使风。
《中国2型糖尿病防治指南》最新版重磅推出后,众多更新点引人关注,如何基于血糖控制目标HbA1c制定和调整T2DM患者的降糖治疗方案,也是领域内专家学者热衷探讨的话题之一。
1、治疗效果的预判依据
血糖不达标人群的特点
HbA1c≥7%与病程长短、口服降糖药治疗时间及品种数量呈显著正相关1,提示血糖控制不佳的患者有口服降糖药服用品种多、时间长等特点。
RCT试验和真实世界研究证据显示,在非白人患者中,有并发症、联用多种口服降糖药且病程长的患者,采用基础胰岛素治疗后,HbA1c未达标的比例更多。HbA1c≥7%比HbA1c<7%的患者,病程更长(9.5年 vs 8.3年),患有2种以上合并症的比例更多(约67% vs 32%),联用口服降糖药的种类也更多(服用2种以上的比例约 80% vs 20%)2。
餐后血糖是关键
根据一项前瞻性、多中心、观察性研究,基础胰岛素治疗后空腹血糖达标,但HbA1c未达标的患者中,有90%以上经历过至少一次餐后高血糖3。6项试验设计相似的研究共纳入1699例患者,口服降糖药治疗不达标后起始治疗均采用基础胰岛素,旨在观察基础胰岛素治疗前后,餐后血糖和空腹血糖对整体血糖影响的权重。结论仍剑指餐后血糖,其对整体血糖影响的权重高达59-69%4。
2、未雨绸缪的方案选择
预混胰岛素及类似物vs. 基础胰岛素
经过预判,针对血糖不易达标的患者,选用指南推荐的预混胰岛素及类似物,还是采用口服降糖药+基础胰岛素(中、长效胰岛素类似物)治疗方案呢?
比较起始选用预混胰岛素类似物和基础胰岛素治疗效果的两项研究5,6,对比了在不同基线HbA1c的情况下,每日两次注射诺和锐®30和每日一次注射甘精胰岛素后患者的血糖控制情况。两项研究的结论一致:在口服药治疗后血糖不达标的患者中,基线期HbA1c>8.5%的亚组,起始选用诺和锐®30后的HbA1c下降较多,达标率更高,重度低血糖发生风险并未增加。
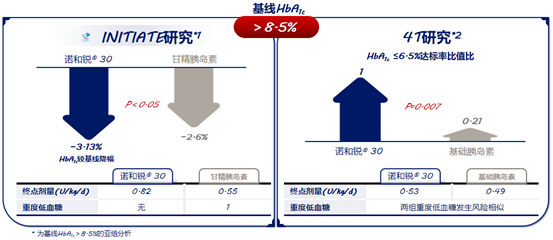
图1. 诺和锐®30降低HbA1c且达标率更高
HbA1c & PPG
除HbA1c外,上文提到的关键指标——餐后血糖,也是选择起始胰岛素治疗方案的重要参考。一项非干预性、前瞻性真实世界研究,随访4年、共纳入12个国家共2999例T2DM患者,该研究发现,餐后血糖较基线空腹血糖平均增幅为1.9mmol/L的患者,起始选用基础胰岛素治疗;餐后血糖平均为增幅3.5mmol/L的患者,起始选用预混胰岛素治疗7。这一结果也佐证了《T2DM患者预混胰岛素类似物的起始、强化和优化治疗实践指南》8的建议,餐后血糖增幅>3mmol/L,是起始预混胰岛素及类似物的合适时机。
综上,对于服用≥2种口服降糖药后血糖控制不佳,HbA1c>8.5% ;或餐后血糖较空腹血糖增幅>3mmol/L 的患者,综合考虑患者的饮食、生活习惯、治疗意愿等情况,可选用预混胰岛素胰岛素类似物诺和锐®30每日注射2次作为起始治疗。
二、胰岛素治疗的优化调整——相机而行,自有良策。
1、增加基础胰岛素——天花板效应掣肘
根据国内外RCT及真实世界研究结果,基线HbA1c较高的患者,起始基础胰岛素治疗后,HbA1c达标率较低。即使治疗后短期内HbA1c达标,长期血糖控制亦不佳。无论是继续增加基础胰岛素的剂量或是延长治疗时间,对血糖控制的改善作用均欠佳1,9-13。基础胰岛素剂量增至高于0.5U/kg/d后,并不能增加空腹血糖和HbA1c达标率,却可引发较高的增重风险14。基础胰岛素的最大剂量为0.5~0.6U/kg/d15。
2、预混胰岛素类似物vs. 基础+餐时胰岛素
究其原因,可能与胰岛β细胞功能衰竭及临床惰性有关。起始基础胰岛素治疗,最初也许能够控制空腹血糖,并在一定程度上控制餐后血糖,但随着β细胞功能不断衰竭,对胰岛素需求持续增加。因胰岛素早相分泌缺失加重导致餐后血糖升高更严重,因此需要及时优化治疗方案,如补充餐时胰岛素16-24。可采用基础胰岛素+餐时(2~4次/d)方案,或预混胰岛素类似物(2~3次/d)进行胰岛素强化治疗15。
根据纳入13项RCT研究(患者数5225例)的Meta分析,预混胰岛素治疗与基础+餐时胰岛素治疗方案相比,胰岛素的给药剂量相近;疗效方面,HbA1c的降幅相当;安全性方面,低血糖发生率和体重增加水平也相似25。依从性方面,根据一项电话问卷调查的结果,也是预混胰岛素方案更好26。中国的两项研究证实,基础胰岛素治疗不达标转为诺和锐® 30 BID优化治疗后,HbA1c、空腹及早、晚餐后血糖降幅明显,且低血糖发生风险低27,28。
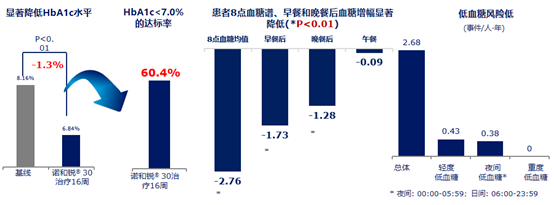
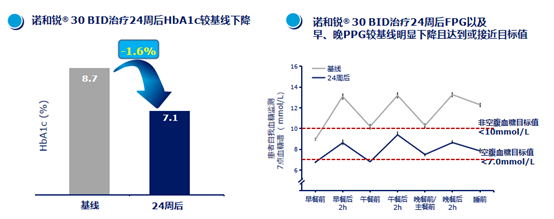
图2、3. 诺和锐®30可明显降低HbA1c、空腹及餐后血糖27,28
三、胰岛素治疗的转换和滴定——蓄锐可俱发,此举开青徐。
1、转换原则
基础胰岛素治疗不达标后若想转为预混胰岛素类似物 BID优化治疗,应怎么滴定胰岛素的剂量呢?记住两个“1:1”,首先,转换比为1:1,基础胰岛素等剂量转换为预混胰岛素;其次,再将胰岛素总量五五平分,早晚餐前注射的剂量比也是1:129,30。
2、滴定方法
根据随机对照试验结果,预混胰岛素类似物在剂量滴定过程中可充分优化剂量,HbA1c较基线期的降幅>1%,总体低血糖事件发生率<3事件/患者/年31-33。
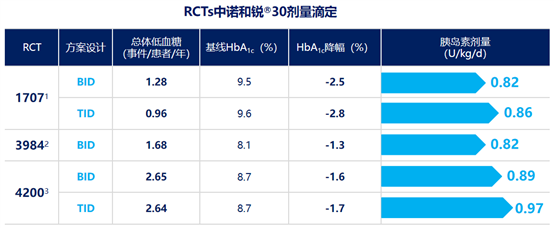
图4. 诺和锐®30在随机对照试验中的剂量滴定效果
优化治疗开始后,每3~5天滴定1次预混胰岛素类似物的剂量,晚餐前胰岛素的剂量可根据空腹血糖测量值来调整,再根据晚餐前血糖测量值调整第二天早餐前的胰岛素剂量。具体的滴定方案参见下表31-35:
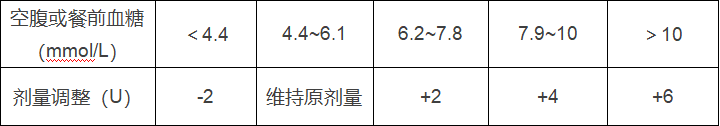
预混胰岛素类似物BID联用方案:不建议联用胰岛素促泌剂,如磺脲类药物。
预混胰岛素类似物QD 联用方案:噻唑烷二酮类药物需视患者具体情况而定,其他口服降糖药均可放心联合应用36-37。
四、总结
对2型糖尿病患者进行精细化血糖管理,需要将口服降糖药及胰岛素的各种联用治疗方案熟稔于心,并根据患者的特点,选择合适的降糖策略。根据既往试验结果和治疗经验,基础胰岛素治疗后HbA1c达标率常较低且难以长期维持,因此应及时启动优化方案。预混胰岛素类似物与基础胰岛素相比,使用更方便、依从性更高,且安全性相当。转换为诺和锐® 30 治疗,可提高达标率、改善餐后血糖,且不增加低血糖风险。
参考文献:
1. Diabetes Metab Res Rev. 2018 May;34(4):e2977.
2. Diabetes Spectr. 2019 May;32(2):93-103.
3. Francisco J. Tinahones,et al. Diabetol Metab Syndr. 2019 Jul 24;11:59.
4. Riddle M, et al. Diabetes Care. 2011 Dec;34(12):2508-14.
5. Raskin et al. Diabetes Care 2005;28:260–5.
6. Holman RR, et al. N Engl J Med 2007;357:1716-30.
7. Home PD, et al. Diabetes Res Clin Pract.2015 May;108(2):350-9.
8. Wu T et al. Diabetes Ther. 2015;6(3):273-87.
9. Baxter M, et al. Diabetes Ther. 2020;11(7):1481-1496.
10. Peng XV, et al.Diabetes Ther. 2020 Nov;11(11):2629-2645.
11. Diabetes Res Clin Pract . 2014 Nov;106(2):264-74.
12. Wu N, et al. Curr Med Res Opin. 2012;28(10):1647-56.
13. Denis Raccah,et al.Diabetes Metab Res Rev. 2017 Mar;33(3):e2858.
14. Umpierrez GE, et al. Diabetes Obes Metab . 2020 Apr;22(4):711-712.
15. 中华医学会糖尿病学分会. 中华糖尿病杂志. 2021;13(4):315-409.
16. Diabetes Obes Metab. 2016 Apr;18(4):401-9.
17. PLoS One . 2018 Sep 18;13(9):e0198160.
18. Endocrinol Diab Metab. 2020;3:e00122.
19. J Manag Care Spec Pharm . 2019 Mar;25(3):304-313.
20. Diabetes Obes Metab. 2020;22:722–733.
21. Diabetes Metab Syndr. 2017 Nov;11 Suppl 1:S507-S521.
22. 中华糖尿病杂志2018 年2 月第10 卷第2 期.
23. Ismail-Beigi F. Arch Iran Med. 2012; 15(4): 239 – 246.
24. BMC Public Health. 2013 Jun 21;13:602.
25. Giugliano D, et al. Endocrine. 2016 Mar;51(3):417-28.
26. Yavuz DG, et al. Patient Prefer Adherence. 2015;9:1225-31.
27. 高妍, 等. 中华内分泌代谢杂志. 2010, 12: 1019-1022.
28. Yang W,et al. Diabetes Res Clin Pract. 2019 Mar 11;150:158-166.
29. 中华医学会糖尿病学分会.中华糖尿病杂志. 2018;10(1):4-67.
30. 诺和锐® 30笔芯说明书.
31. Wenying Yang et al, Diabetes Care. 2008; 31: 852-856.
32. Yang wenying et al.J Diabetes Investig 2016; 7: 85–93.
33. 杨文英, 等. 2017中华医学会糖尿病分会第二十一次全国学术会议.论文ID:702559.
34. Unnikrishnan, et al. Int J Clin Pract, 2009; 63: 1571–1577.
35. Raskin et al. Diabetes Care 2005;28:260-5.
36. CSE. Drug Evaluation. 2013; 10(11): 33-38.
37. 杨文英,等.药品评价.2015;12(11):1-4.
