编者按:《中国2型糖尿病防治指南》于2003年首次发表,并于2007、2010、2013和2017年进行了4次修订。2020年版最新指南除了对2017年版进行了一些必要或重要的修改补充,在保留中国特色的同时也逐步与国际指南的“个体化、精细化”趋势重合。
一、新指南立足中国国情,始终秉承“降糖”初心
2020年发表了两项中国2型糖尿病(T2DM)的真实世界研究1,2,揭露了我国T2DM治疗存在“临床惰性发生率高、胰岛素起始治疗晚”的问题,这会使血糖控制效果大打折扣,特别是口服药使用2种以上或HbA1c>9%更易出现临床惰性,从而影响血糖达标率。
及时起始胰岛素是可提高达标率约1.5倍2,但即使严格控制空腹血糖(FPG),基础胰岛素治疗24周后HbA1c达标率仍不足50%,安全达标率(HbA1c<7%且无低血糖的患者比例)则更低,餐后血糖增幅明显高于正常范围3。
餐后高血糖是中国T2DM患者区隔于西方人群的显著特征,发生比例高4,且早餐后血糖(PPG)峰值最高5,兼顾PPG已成为我国糖尿病管理的共识6,7。HbA1c是评价长期控糖的“金标准”,控制HbA1c对于降低任何糖尿病相关终点事件发生率具有明显获益8,9。同时,风险管理是实现治疗目标的重要保障,并发症及低血糖事件加重医疗负担10,11,T2DM患者选择兼具有效、安全性的控糖策略非常必要。
基于中国T2DM患者血糖管理需求, 2020版CDS指南12重磅发布,旨在为中国患者制定更优质的治疗策略。纵观全局,2020版CDS指南仍始终秉承“降糖”初心,血糖达标仍是糖尿病管理的核心,其中明确推荐:胰岛素可作为HbA1c距离目标值较大患者二联治疗的选择药物。
二、预混胰岛素占据重要地位,临床应用价值稳步提升
细数历年指南的变与不变,预混胰岛素的临床地位逐渐提高,实现了从无到有、从笼统到灵活治疗的变迁12-15。在2020版CDS指南12中,预混胰岛素贯穿胰岛素治疗路径始终,为患者提供全程血糖管理,是兼具有效性、安全性、经济性的胰岛素制剂(图1)。2016年起发布的多部专家共识16-19,更是不断趋于精细化地指导预混胰岛素的临床应用,为预混胰岛素的起始时机与胰岛素方案转换时机制定了细致全面的标准。
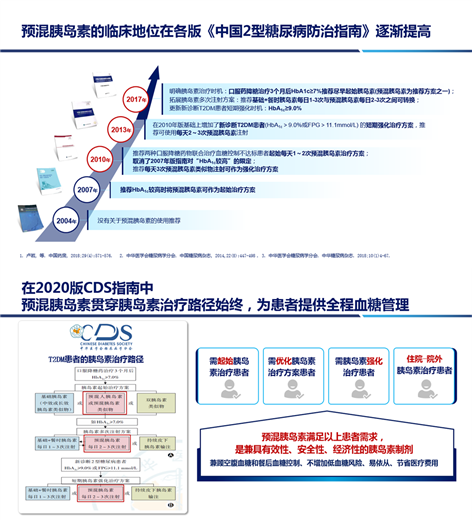
图1. 预混胰岛素在历年CDS指南的地位不断提升
三、诺和锐®30临床应用广泛,可全程覆盖T2DM患者
医学循证证据及临床应用经验的不断积累始终是指南更新的核心驱动力,指南的制定是为了更好地指导临床实践、让更优化的方案扩大应用、规范诊疗行为。预混胰岛素类似物在2020版CDS指南的重要地位,是基于大量循证证据及临床应用优势,与指南推荐的使用人群一致,诺和锐®30的循证证据丰富涵盖新诊强化、胰岛素起始及强化治疗方案,可全程覆盖T2DM患者(图2)。
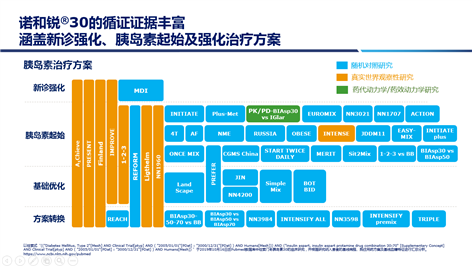
图2. 诺和锐®30的循证证据丰富
首先,诺和锐®30可满足起始胰岛素治疗患者的需求。每日2次(BID)注射是诺和锐®30最常用的起始治疗方案,多项研究20-24证实,起始诺和锐®30 BID/QD治疗具有良好的有效性和安全性,降糖幅度达1.22%~2.8%。HbA1c和餐后血糖增幅是个体化起始胰岛素方案的常见考量因素。基线HbA1c>8.5%时,预混胰岛素类似物BID降糖疗效更好20,25;基线餐后血糖增幅>3mmol/L时,更适合起始预混胰岛素类似物19,这一结论在真实世界研究中得到证实26(图3)。
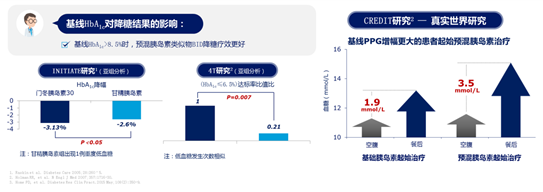
图3. 基线HbA1c>8.5%时(左)和基线餐后血糖增幅>3mmol/L时(右),使用诺和锐®30疗效更优
其次,诺和锐®30可满足优化基础胰岛素治疗患者的需求。在一项国际多中心、随机、开放标签、平行对照、治疗达标的4200研究中27,纳入417例T2DM患者,随机分配至诺和锐®30 TID或BID组进行为期24周的治疗。结果证实,基础胰岛素控制不佳转为诺和锐®30 BID后,HbA1c、FPG以及早、晚餐后血糖较基线明显下降。
第三,诺和锐®30可满足优化预混人胰岛素治疗患者的需求。与预混人胰岛素相比,诺和锐®30更好地模拟了生理性胰岛素分泌28-30。一项包含169项关于诺和锐®30对比预混人胰岛素的RCT的荟萃分析研究中,共纳入13,682例中国T2DM患者,数据分析后证实,与预混人胰岛素相比,诺和锐®30对于HbA1c(MD -0.73,P<0.01)、FPG(MD -0.46,P<0.01)和PPG(MD -1.55至-2.15,P<0.01)的控制均显著更优,低血糖风险显著降低31。
第四,诺和锐®30可满足胰岛素强化治疗患者的需求。一项荟萃分析入选13项RCT、共5225例患者,比较基础(1针)+餐时(3针)与预混胰岛素(1~3针)方案的疗效,结果显示,预混胰岛素类似物与基础-餐时胰岛素方案HbA1c降幅相当(ES 0.09,95%CI -0.03,0.21)、低血糖风险相似(WMD 0.16, 95%CI-2.07,2.38)32。

图4. 诺和锐®可满足院外长期治疗患者的需求
第五,诺和锐®30可满足院外长期治疗患者的需求。迄今全球糖尿病领域关于胰岛素应用的最大规模观察性A1chieve研究33发现,对于使用基础-餐时方案血糖控制不佳的患者,转为预混胰岛素可进一步控制血糖且低血糖发生风险下降。预混胰岛素类似物仅一种胰岛素制剂,通过简单增加注射次数,即可使77%的患者血糖达标,方便患者长期有效控制血糖(图4)34。
此外,预混胰岛素类似物较基础-餐时胰岛素更少出现遗漏注射或用药错误35,36,诺和锐®30长期治疗费用更低,更利于患者院外长期坚持37-39。
四、总结
2020 CDS指南立足中国国情、始终秉承“降糖”初心,注重患者个体化需求,更新胰岛素治疗路径,为中国患者提供个体化的胰岛素治疗策略,助力血糖达标。预混胰岛素针对中国血糖管理需求、兼顾空腹和餐后血糖及安全性,在2020CDS指南中仍占据重要地位,贯穿胰岛素治疗路径始终,被推荐用于胰岛素起始、优化、强化治疗方案。诺和锐®30循证证据丰富,可覆盖多种类型T2DM患者,包括口服药控制不佳起始胰岛素治疗、基础胰岛素控制不佳优化胰岛素治疗、胰岛素强化治疗以及住院患者出院后的长期血糖管理。
参考文献:
1.李翔, 等. 中华糖尿病杂志. 2020;12(2):81-85.
2.Pin Chen, et al. Diabetes Metab Syndr Obes. 2020;13: 3059-3068.
3.Yang W, et al. Diabetes Obes Metab. 2019 Aug;21(8): 1973-1977.
4.Yang, et al. N Engl J Med. 2010;362:1090–1101.
5.Jian Zhou. Continuous Glucose Monitoring. 2018:129-141.
6.Woerle HJ, et al. Diabetes Res Clin Pract. 2007 Aug;77(2):280-285.
7.Saisho Y. J Clin Med. 2014 Aug 14;3(3):923-943.
8.Stratton IM, et al. BMJ. 2000 Aug 12;321(7258):405-412.
9.Skyler JS, et al. Endocrinol Metab Clin North Am. 1996 Jun;25(2):243-254.
10.Xiang Li, et al. J Diabetes Investig. 2019;10:539–551.
11.Kuixu Lan, et al. Medicine (Baltimore). 2021 Feb 5; 100(5):e24067.
12.中华医学会糖尿病学分会. 中华糖尿病杂志. 2021;13(4):315-409.
13.卢岩, 等. 中国药房. 2018;29(4):571-576.
14.中华医学会糖尿病学分会. 中国糖尿病杂志. 2014;22(8):447-498.
15.中华医学会糖尿病学分会. 中华糖尿病杂志. 2018;10(1):4-67.
16.中华医学会内分泌学分会. 药品评价. 2016;13(9):5-11.
17.李延兵, 等. 药品评价. 2017;14(9):5-12,26.
18.《2型糖尿病起始胰岛素后方案转换的临床指导建议》编写委员会. 中华糖尿病杂志. 2018;10(2):97-102.
19.Wu T, et al. Diabetes Ther. 2015;6(3):273-287.
20.Raskin, et al. Diabetes Care 2005;28:260-265.
21.Kann, et al. Exp Clin Endo Diab. 2006;114:527-532.
22.Raskin, et al. Diabetes Obes Metab. 2009;11:27-32.
23.Wenying Yang, et al, Diabetes Care. 2008;31:852-856.
24.Kalra, et al. Diabetes Res Clin Pract. 2010(88):282-288.
25.Holman RR, et al. N Engl J Med. 2007;357:1716-1730.
26.Home PD, et al. Diabetes Res Clin Pract. 2015 May;108(2):350-359.
27.Yang W, et al. Diabetes Res Clin Pract. 2019 Mar 11;150:158-166.
28.McSorley PT, et al. Clin Ther 2002; 24 (4): 530-539.
29.Weyer C, et al. Diabetes Care. 1997;10:1612–1614.
30.潘长玉主译. Joslin 糖尿病学. 北京:人民卫生出版社.2007.
31.张雪莲,等.中国糖尿病杂志.2018;26(9):723-732.
32.Giugliano D, et al. Endocrine. 2016 Mar;51(3):417-428.
33.Dieuzeide, et al. Prim Care Diabetes. 2014;8(2):111-117.
34.Garber, et al. Diabetes Obes Metab. 2006;8:58-66.
35.Yavuz DG, et al. Patient Prefer Adherence. 2015;9:1225-1231.
36.Vora J, et al. Diabetes Obes Metab. 2015;17(12):1133-1141.
37.Amir Farshchi,et al. BMC Endocr Disord. 2016;16:35.
38.Palmer J, et al. Adv Ther. 2010;27:814-827.
39.中华医学会糖尿病学分会, 等. 中华内科杂志. 2018;57(12):885-893.
